تشخيص سرطان الثدي
سرطان الثدي هو السرطان الأكثر شيوعًا عند النساء. يُشتبه به في حالة ظهور أعراض مثل تغيرات في الثدي أو اكتشاف شذوذ أثناء الفحص. وعلى الرغم من أن العديد من هذه التغيرات تكون حميدة، يجب استشارة أخصائي في حال حدوث أي تغير حديث، حيث سيقوم بوصف فحص إشعاعي، وقد يوصي بخزعة إذا لزم الأمر. ويعتبر الكشف المبكر من العوامل الحاسمة في نجاح العلاج.
في هذا المقال، سوف نستعرض أهم طرق تشخيص سرطان الثدي وأهميتها في مكافحة هذا المرض.
تحديد موعد

الفحص السريري
يُعتبر الفحص السريري للثدي عنصرًا أساسيًا في الكشف عن سرطان الثدي، سواء كان ذلك بعد ظهور أعراض مشبوهة أم لا.
في غياب أي سرطان معروف، يُوصى بإجراء فحص سريري للثدي والإبط (عن طريق الجس) سنويًا بدءًا من سن 25 عامًا. يمكن أن يُجرى هذا الفحص من قبل طبيب النساء، الطبيب العام، القابلة، أو أي متخصص صحي مُدرّب على هذا الإجراء.
يجب إجراء الفحص السريري دون تأخير في حال ملاحظة أي تغير في أحد الثديين، مثل ظهور كتلة، تغير في الشكل أو الحجم، احمرار، تشوه، طيّ، أو انكماش في الجلد. كما يجب استشارة الطبيب إذا طرأت تغيرات في الحلمة، مثل دخولها للداخل أكثر من المعتاد أو ظهور إفرازات منها.
التصوير الشعاعي للثدي والموجات فوق الصوتية
التصوير الشعاعي للثدي
التصوير الشعاعي للثدي هو أشعة سينية للثديين، وهو الفحص المالأورام الصغيرة غير القابلة للجس في مراحلها الأولى.رجعي للكشف عن سرطان الثدي، حيث يسمح بالكشف المبكر عن عن الأورام الصغيرة.
يتم تفسير الصور من قبل أطباء الأشعة الذين يبحثون عن أي شذوذ مشبوه (مثل العقيدات أو التكلسات الدقيقة). من المهم إحضار صور الفحوصات السابقة حتى يتمكن الطبيب من مقارنتها مع الجديدة ورصد أي تغييرات.
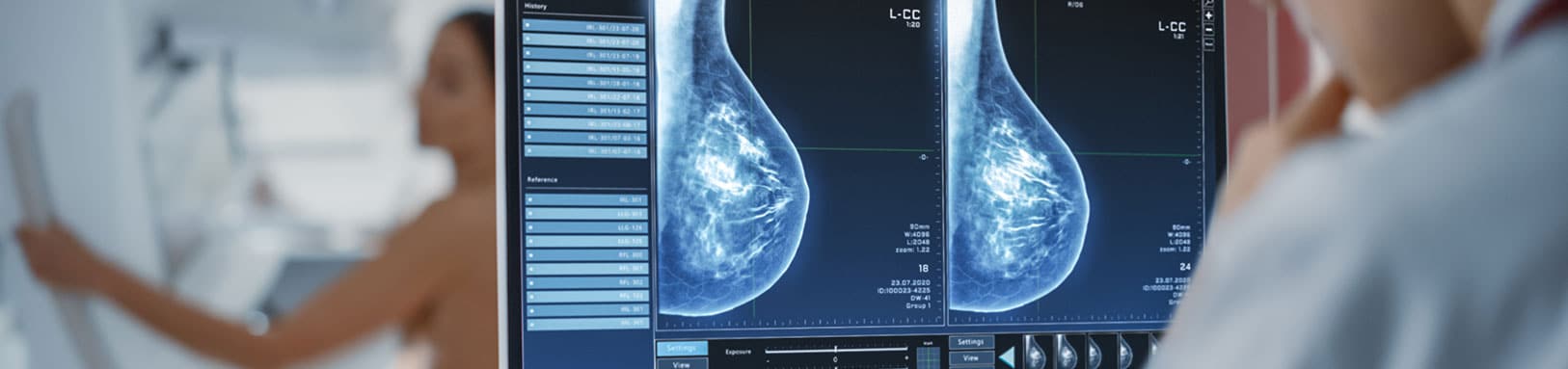
يتم تصنيف التصوير الشعاعي للثدي وفقًا لمقياس ACR (تصنيف BI-RADS لكلية الأشعة الأمريكية) إلى 6 فئات:
- ACR 0: الحاجة إلى فحوصات إضافية
- ACR 1: تصوير طبيعي
- ACR 2: صورة حميدة تمامًا، لا تستدعي أي مراقبة أو فحوصات إضافية
- ACR 3: صورة يحتمل أن تكون حميدة، يُوصى بالمراقبة قصيرة المدى (4 إلى 6 أشهر)
- ACR 4: صورة مشبوهة، مما يستدعي أخذ خزعة
- ACR 5: صورة مشبوهة جدًا، مما يستدعي أخذ خزعة
- ACR 6: سرطان مُثبت بالخزعة
الموجات فوق الصوتية
تُستخدم الموجات فوق الصوتية إما لتحليل أي شذوذ تم اكتشافه بواسطة التصوير الشعاعي للثدي بشكل أكثر دقة، أو لتحسين تحليل الثدي الكثيف (وهو الأكثر شيوعًا عند النساء الشابات)، أو لتوجيه أخذ خزعات في حالة وجود آفة مشبوهة.
كما تتيح الموجات فوق الصوتية فحص الغدد الليمفاوية في منطقة الإبط، واكتشاف أي غدد مشبوهة وأخذ خزعات منها عند الحاجة.
يُمكن لكل من التصوير الشعاعي للثدي والموجات فوق الصوتية اكتشاف الآفات المشبوهة، لكنهما لا يستطيعان تأكيد تشخيص السرطان. وحدها الخزعة يمكن أن تؤكد التشخيص، ويتم إجراؤها بواسطة طبيب الأشعة تحت التخدير الموضعي.
التصوير بالرنين المغناطيسي (IRM)
لا يحل التصوير بالرنين المغناطيسي محل التصوير الشعاعي للثدي أو الموجات فوق الصوتية، كما أنه لا يُعدّ فحصًا منهجيًا، سواء للكشف أو لتشخيص سرطان الثدي.
إنه فحص يُوصف أحيانًا من قبل الطبيب في الحالات التالية:
- في إطار الفحص لدى بعض المريضات المعرضات لخطر مرتفع للإصابة بالسرطان (بسبب طفرة جينية).
- في حالة الاشتباه في وجود سرطان، للمساعدة في التشخيص عندما لا تسمح الفحوصات التقليدية بالتوصل إلى نتيجة مؤكدة.
- في حالة السرطان المؤكد، لتحديد مدى انتشار الآفات بشكل أدق.
- أثناء العلاج، خاصة في حالة العلاج الكيميائي قبل الجراحة.
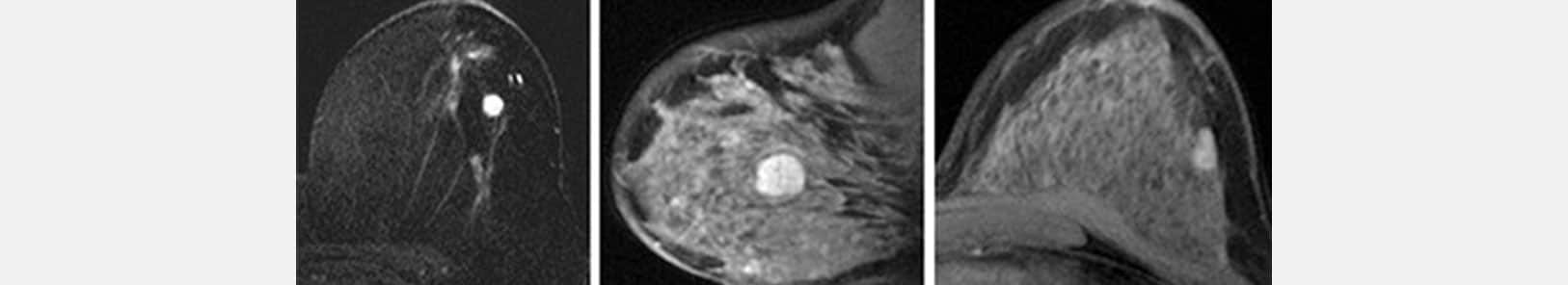
بالنسبة للنساء غير المُنقطع عندهن الطمث، يُفضل إجراء التصوير بالرنين المغناطيسي بين اليوم الثامن والثاني عشر من الدورة الشهرية.
أما بالنسبة للنساء في سن اليأس اللواتي يتبعن علاجًا هرمونيًا تعويضيًا، فيوصى بالتوقف عن هذا العلاج قبل 6 إلى 8 أسابيع من الفحص.
التصوير بالرنين المغناطيسي غير إشعاعي وغير مؤلم.
الخزعة
الخزعة هي إجراء يتم فيه أخذ عينة من النسيج المشبوه باستخدام إبرة، وذلك تحت التخدير الموضعي. يتم إجراؤها غالبًا من قبل طبيب الأشعة.
الخزعة وتحليل العينة تحت المجهر هما الطريقتان الوحيدتان اللتان تسمحان بتأكيد أو استبعاد تشخيص الآفة المشبوهة. في حالة السرطان، يسمح الفحص التشريحي المرضي بتحديد نوع الورم وخصائصه.
- الخزعة الدقيقة تُجرى باستخدام إبرة رفيعة تحت التخدير الموضعي، وتُستخدم لأخذ عينة صغيرة من الآفة.
- الخزعة الكبيرة تُجرى باستخدام إبرة أكبر قليلًا، مما يسمح بأخذ عينات أكبر وأكثر عددًا، وغالبًا ما تُستخدم في حالة وجود بؤر تكلسات دقيقة.

يمكن أن تكون الخزعة موجهة إما بواسطة الموجات فوق الصوتية (في هذه الحالة، تُسمى الخزعة الموجهة بالموجات فوق الصوتية) أو بواسطة التصوير الشعاعي للثدي (الخزعة الستيريوتكسيّة). وفي حالات نادرة، يمكن توجيهها بواسطة التصوير بالرنين المغناطيسي.
هناك أيضًا تقنية أخرى تُسمى البزل الخلوي، وهي تُستخدم عادة لفحص العقد الليمفاوية، حيث يتم أخذ بضع خلايا باستخدام إبرة دقيقة جدًا.
في بعض الحالات، يتم وضع مشبك صغير في المنطقة التي تم أخذ الخزعة منها، ليكون بمثابة علامة للمراحل اللاحقة من العلاج.
الفحص التشريحي المرضي
يُعد الفحص التشريحي المرضي للأنسجة المأخوذة تحت المجهر أمرًا أساسيًا.
يؤكد تشخيص سرطان الثدي ويحدد خصائص الورم. كما يُنشئ “بطاقة هوية” حقيقية للسرطان، وهو أمر ضروري لاختيار العلاجات المناسبة.
ما يراه أخصائي التشريح المرضي

- التحليل العياني للورم (أثناء الجراحة)
- حجم الورم
- قياس هوامش الاستئصال
- التحليل النهائي للورم (بالمجهر، بعد الجراحة)
- تأكيد الحجم
- تأكيد هوامش الاستئصال
- تحليل خصائص الورم، وهو أمر أساسي للعلاج والتشخيص الطبي
الجينوميات الورمية
يمكن دراسة الخصائص الجينية للورم من خلال علم الجينوميات الورمية، وهو علم حديث يساعد في تحديد أفضل علاج مقترح.
تتيح الجينوميات الورمية تحليل نشاط بعض الجينات في أنسجة الورم لاستخراج معلومات مخصصة، مما يسمح بتكييف العلاج وفقًا لكل حالة.
يمكن إجراء الاختبارات الجينية على الورم لتقييم مدى الحاجة إلى العلاج الكيميائي. هناك أنواع عديدة من هذه الاختبارات، وتتوفر نتائجها بعد 8 إلى 15 يومًا. عندما يشير الاختبار الجيني إلى “درجة منخفضة من خطر التكرار”، يمكن تجنب العلاج الكيميائي. أما إذا كانت الدرجة مرتفعة، فإن العلاج الكيميائي يقلل من خطر التكرار، وبالتالي يُقترح كخيار علاجي.
سرطان موضعي أم سرطان غازي؟
إذا لم تخترق الخلايا السرطانية الغشاء القاعدي، يُطلق على السرطان اسم “موضعي“، ويُعرف باسم السرطان الموضعي (Carcinoma in situ).
- إذا كانت الخلايا السرطانية داخل القنوات، يُسمى السرطان القنوي الموضعي (CCIS)
- إذا نشأ السرطان في الفصيصات، يُسمى السرطان الفصيصي الموضعي (CLIS)
لا يُعتبر السرطان الفصيصي الموضعي (CLIS) من أنواع السرطان الحقيقية، ولا يتطلب عادة أي علاج، لكن يحتاج إلى مراقبة دورية.
في معظم الحالات، تخترق الخلايا السرطانية الغشاء القاعدي، مما يؤدي إلى تصنيف السرطان على أنه سرطان غازي (أو مُتسلل).
- حوالي 85% من السرطانات الغازية هي سرطانات قنوية
- بين 10 إلى 15% هي سرطانات فصيصية
- الحالات الأخرى نادرة وتشمل أشكالًا غير شائعة من سرطان الثدي

تحليل هوامش الورم
بعد الجراحة، يقوم أخصائي التشريح المرضي بتحليل المنطقة المستأصلة للتأكد من أن الاستئصال كان كاملاً مع وجود هامش أمان كافٍ. إذا لم يكن الاستئصال كاملاً، فقد يكون من الضروري إجراء تدخل جراحي إضافي.
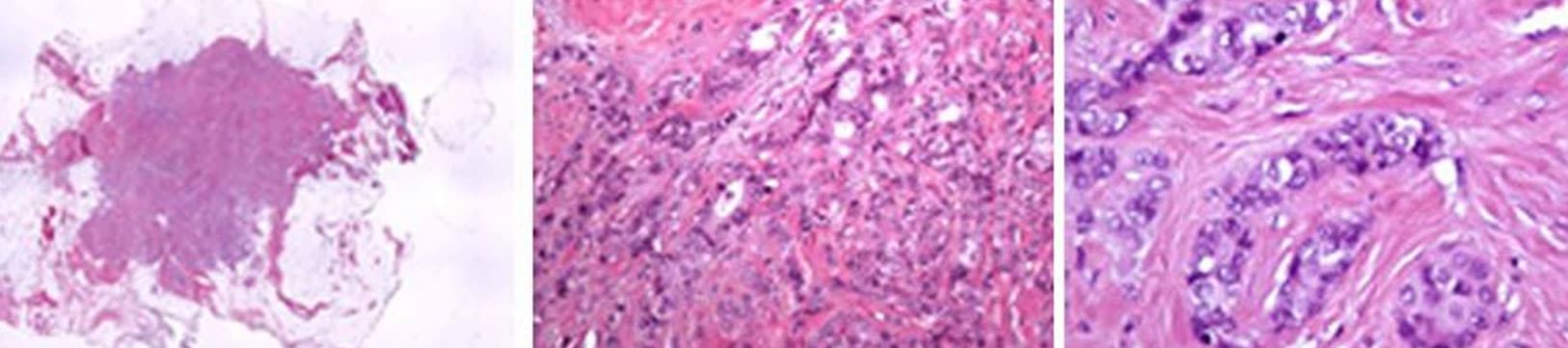
تحليل الخلايا السرطانية
استنادًا إلى مدى تشابه الخلايا السرطانية مع الخلايا الطبيعية في الثدي، يُحدد أخصائي التشريح المرضي ما إذا كان السرطان مُتمايزًا أو غير مُتمايز. كلما زاد تشابه الخلايا السرطانية مع الخلايا الطبيعية، زاد تمايزها، مما يعني أنها أقل عدوانية.
بناءً على هذا المعيار وملاحظات أخرى، يُحدد أخصائي التشريح المرضي درجة السرطان وفقًا لتصنيف Elston-Ellis histopronostic:
- الدرجة I: الورم قليل العدوانية
- الدرجة II: الورم متوسط العدوانية، وهو الأكثر شيوعًا
- الدرجة III: الورم عدواني
تحديد العلامات البيولوجية
يقوم أخصائي التشريح المرضي بتحليل العلامات البيولوجية (المؤشرات الحيوية) الموجودة على سطح الخلايا السرطانية. تساعد هذه الخصائص البيولوجية في تحديد نوع السرطان واختيار العلاج الأنسب للمريضة.
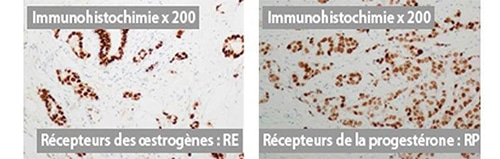
تحديد مستقبلات الهرمونات
إذا كانت الخلية السرطانية تحتوي على مستقبلات هرمونية للإستروجين و/أو البروجسترون، فإن الورم يُسمى حساسًا للهرمونات. في هذه الحالة، يمكن اقتراح علاج هرموني (العلاج الهرموني) كخيار علاجي.
- تحديد مستقبلات الهرمون. إذا كانت الخلية السرطانية تحتوي على مستقبلات هرمون للإستروجين و/أو البروجسترون، يُقال أن الورم حساس للهرمونات. يُقترح عندها العلاج المناسب (العلاج الهرموني)..
تحديد حالة HER2
تشارك بروتين HER2 في تكاثر الخلايا. عند وجود زيادة في تعبير HER2 (أي كمية كبيرة جدًا من هذا البروتين على الخلايا السرطانية)، يمكن اللجوء إلى علاج موجه بمضادات HER2 بعد الجراحة، مثل تراستوزوماب (Herceptin®) أو بيرتوزوماب. يُطلق على هذا النوع من العلاج اسم “العلاج الموجه“، حيث يستهدف بشكل انتقائي الخلايا السرطانية التي تحمل هذا المستقبل.
قياس مؤشر بروتين Ki-67
يُعد بروتين Ki-67 مؤشرًا على تكاثر الخلايا. وكما هو الحال مع المؤشرات الحيوية الأخرى، يساعد تحليله في تحديد خصائص الخلية السرطانية، مما يساهم في اختيار أفضل استراتيجية علاجية.
التشخيص النهائي
يقدم تقرير التشريح المرضي الخصائص التفصيلية للورم، والتي تشمل:
- حجم الورم
- هامش الأمان (قياس المنطقة السليمة المحيطة بالورم)
- نوع السرطان (قنوي، فصيصي، أو نوع آخر)
- مدى اجتياحه (سرطان غازي أو موضعي “in situ”)
- درجة السرطان وفق تصنيف Elston-Ellis histopronostic
- وجود أو غياب مستقبلات الهرمونات، مع تحديد نسبة الخلايا التي تعبر عن هذه المستقبلات
- حالة HER2 (ما إذا كان هناك فرط تعبير للبروتين أم لا)
- مؤشر Ki-67 لتحديد سرعة انقسام الخلايا السرطانية
- وغيرها من العوامل المهمة…
تُشكل نتائج الفحص التشريحي المرضي “البطاقة التعريفية” للسرطان، وهي أساسية في تحديد الخطة العلاجية الأنسب لكل حالة.
ما هي المراحل المختلفة لسرطان الثدي؟
لتقييم مدى تقدم سرطان الثدي، يتم النظر في ثلاثة عوامل رئيسية:
- حجم الورم ومدى انتشاره
- تأثر العقد اللمفاوية
- وجود نقائل (انتشار السرطان إلى أعضاء أخرى)
تصنيف مراحل سرطان الثدي:
- المرحلة 0: سرطان موضعي (in situ)، أي أن الورم محصور داخل القناة التي نشأ فيها، ولم يخترق الغشاء القاعدي
- المرحلة I: الورم لا يتجاوز 2 سم، دون إصابة العقد اللمفاوية أو وجود نقائل بعيدة
- المرحلة II:
- الورم يبلغ 5 سم أو أقل، ويصيب 1 إلى 3 عقد لمفاوية إبطيّة أو العقد اللمفاوية الحارسة في الثدي، دون وجود نقائل
- أو أن الورم أكبر من 2 سم لكنه لم ينتشر إلى العقد اللمفاوية أو أعضاء أخرى
- المرحلة III: الورم انتشر إلى العقد اللمفاوية أو الأنسجة المجاورة
- المرحلة IV: سرطان منتشر (متقدم)، أي أن المرض امتد إلى أعضاء أخرى (مثل العظام، الرئتين، الكبد، أو الدماغ)
تشكل نتائج فحص الأمراض التشريحي “بطاقة هوية” للسرطان. إنها أساسية لتحديد اختيار العلاجات.
الأسئلة الشائعة حول تشخيص سرطان الثدي
ما هي الفحوصات الأساسية المستخدمة لتشخيص سرطان الثدي؟
تُستخدم عدة فحوصات لتشخيص سرطان الثدي، بما في ذلك الفحص السريري، التصوير الشعاعي للثدي، الموجات فوق الصوتية، التصوير بالرنين المغناطيسي، والخزعة لتحليل الأنسجة.
متى يجب إجراء تصوير الثدي الشعاعي؟
يُوصى بإجراء تصوير الثدي الشعاعي بشكل دوري بدءًا من سن 40 إلى 50 عامًا، وفقًا لتوصيات الأطباء، أو في سن مبكرة عند وجود تاريخ عائلي للإصابة بسرطان الثدي.
هل يمكن الاعتماد على الفحص الذاتي للكشف عن سرطان الثدي؟
الفحص الذاتي يساعد في اكتشاف التغيرات غير الطبيعية في الثدي، لكنه لا يُعتبر بديلاً عن الفحوصات الطبية مثل التصوير الشعاعي والخزعات.
ما هي العلامات التي تستدعي استشارة الطبيب فورًا؟
يجب استشارة الطبيب في حال ظهور كتلة في الثدي، تغير في شكل أو حجم الثدي، إفرازات غير طبيعية من الحلمة، تغير في لون الجلد، أو آلام غير مبررة في الثدي.
هل كل الكتل في الثدي تعني الإصابة بالسرطان؟
لا، معظم كتل الثدي تكون حميدة، مثل التكيسات أو الأورام الليفية. ومع ذلك، يجب إجراء الفحوصات اللازمة للتأكد من طبيعة الكتلة.
ما الفرق بين سرطان الثدي الموضعي وسرطان الثدي الغازي؟
السرطان الموضعي (In Situ) يكون محصورًا داخل القنوات أو الفصيصات دون انتشار، بينما السرطان الغازي يخترق الأنسجة المحيطة وقد ينتقل إلى الغدد الليمفاوية أو أعضاء أخرى.
كيف تساعد الخزعة في تشخيص سرطان الثدي؟
تُستخدم الخزعة لأخذ عينة صغيرة من النسيج المشبوه لفحصها تحت المجهر، وهي الطريقة الوحيدة التي تؤكد تشخيص السرطان وتحدد نوعه وخصائصه.
ما أهمية تحليل مستقبلات الهرمونات وحالة HER2 في تشخيص سرطان الثدي؟
تحليل مستقبلات الإستروجين والبروجسترون وحالة HER2 يساعد في تحديد نوع السرطان واختيار العلاج المناسب، مثل العلاج الهرموني أو العلاجات الموجهة.
هل يمكن للاختبارات الجينية تحديد احتمالية الإصابة بسرطان الثدي؟
نعم، الاختبارات الجينية مثل BRCA1 و BRCA2 تساعد في تحديد خطر الإصابة بسرطان الثدي لدى النساء اللواتي لديهن تاريخ عائلي قوي للمرض.
ما هي الخطوات التالية بعد تشخيص سرطان الثدي؟
بعد التشخيص، يتم تحديد خطة العلاج بناءً على نوع السرطان ومرحلته، والتي قد تشمل الجراحة، العلاج الإشعاعي، العلاج الكيميائي، العلاج الهرموني، أو العلاج الموجه.
إذا كانت لديك أسئلة إضافية، أو إذا لاحظت أي تغييرات في ثديك، فمن المستحسن بشدة استشارة طبيبك فورًا، أو حجز موعد مع أحد أطبائنا الأخصائيين في أورام الثدي، للحصول على معلومات أو تشخيص دقيق ومناسب لحالتك.



اترك تعليقك