Diagnostic du cancer du sein
Le cancer du sein est le cancer le plus fréquent de la femme. Il est suspecté en cas de symptômes du cancer du sein comme la modification du sein ou par une image découverte lors d’un dépistage. Bien que de nombreuses anomalies du sein soient bénignes, toute anomalie récente doit faire consulter un spécialiste du sein, qui prescrira un bilan radiologique et si nécessaire une biopsie.
Prendre rendez-vous
L’examen clinique
L’examen clinique des seins est un élément clé du dépistage du cancer du sein, suite ou non à l’apparition de symptômes d’un cancer du sein.
En l’absence de cancer connu, il est recommandé de réaliser un examen clinique des seins et des aisselles (palpation) tous les ans à partir de 25 ans. Celui-ci peut être réalisé par votre gynécologue, votre médecin traitant, votre sage-femme ou tout autre professionnel de santé formé à ce geste.
Il doit systématiquement être réalisé si vous constatez une modification d’un de vos seins : palpation d’une boule, modification de la forme ou du volume, apparition d’une rougeur, d’une déformation, d’un pli, d’une rétraction au niveau de la peau. Il faut également consulter si votre mamelon se modifie, rentre plus que d’habitude ou que vous avez un écoulement.
La mammographie et l’échographie
La mammographie
La mammographie est une radiographie des seins. C’est l’examen de référence du dépistage du cancer du sein qui permet de détecter précocement des petites tumeurs non palpables, à un stade débutant.
Les images sont interprétées par les radiologues, qui recherchent des anomalies suspectes (nodules, microcalcifications…). Pensez à apporter vos anciens clichés pour que le radiologue puisse les comparer avec les nouveaux et repérer des modifications.
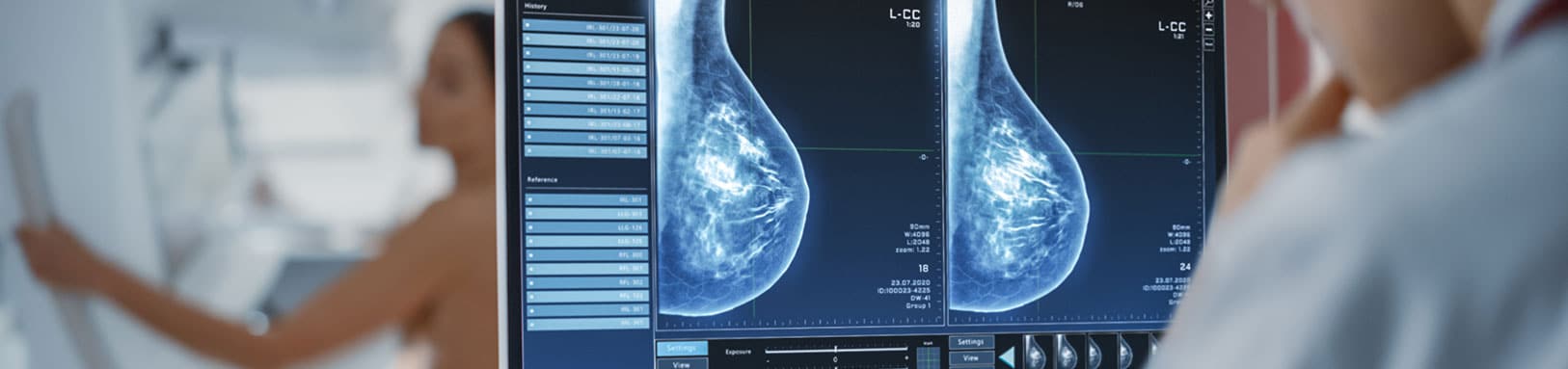
La mammographie est classée en 6 catégories ACR (Classification BI-RADS de l’American College of Radiology) :
- ACR 0 : des investigations complémentaires sont nécessaires
- ACR 1 : mammographie normale
- ACR 2 : image typiquement bénigne, qui ne nécessite ni surveillance ni examen complémentaire
- ACR 3 : image probablement bénigne. Une surveillance à court terme (4 à 6 mois) est conseillée
- ACR 4 : image suspecte : biopsie nécessaire
- ACR 5 : image fortement suspecte : biopsie nécessaire
- ACR 6 : cancer prouvé par biopsie
L’échographie
Le recours à l’échographie permettra soit d’analyser plus finement des anomalies mises en évidence à la mammographie, soit d’améliorer l’analyse des seins denses (le plus souvent chez la femme jeune) et de réaliser des biopsie ciblées en cas de lésion suspecte.
L’échographie permet également d’explorer les aires axillaires, de repérer d’éventuels ganglions suspects et de les biopsier.
La mammographie et l’échographie permettent de dépister des lésions suspectes, mais ne permettent pas d’affirmer le diagnostic de cancer du sein. Une biopsie est indispensable pour confirmer le diagnostic. Elle est réalisée par le radiologue sous anesthésie locale.
L’IRM est un examen complémentaire.
L’IRM ne remplace ni la mammographie ni l’échographie. Elle ne constitue pas un examen systématique, ni pour le dépistage ni pour le diagnostic de cancer du sein.
C’est un examen complémentaire que le médecin prescrit parfois :
- Dans le cadre du dépistage chez certaines patientes à haut risque de cancer (mutation génétique).
- En cas de suspicion de cancer pour aider au diagnostic lorsque l’imagerie standard ne permet pas de conclure avec certitude.
- En cas de cancer confirmé pour mieux préciser l’étendue des lésions.
- En cours de traitement, en particulier en cas de chimiothérapie pré-opératoire.
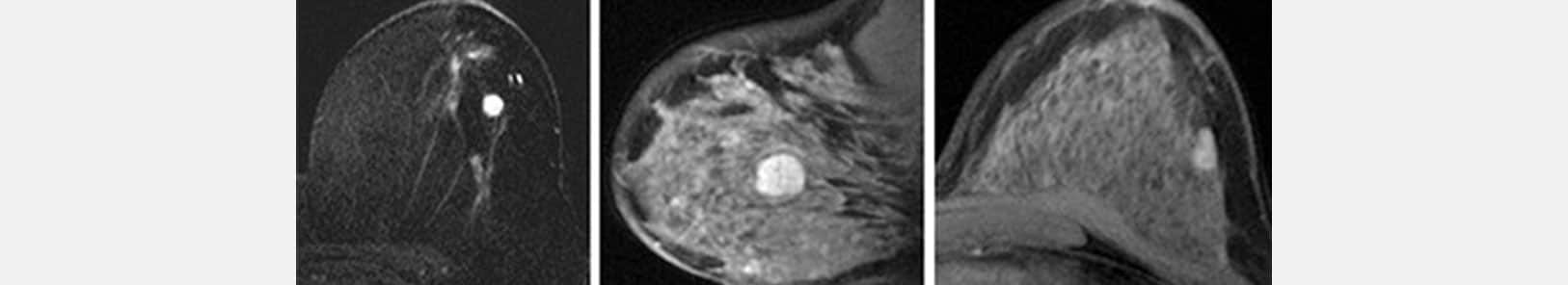
Chez une femme non ménopausée, l’IRM devrait idéalement être effectuée entre le 8ème et 12ème jour du cycle.
Chez une femme ménopausée sous traitement hormonal substitutif, il est recommandé d’arrêter ce traitement 6 à 8 semaines avant l’examen.
L’IRM est non irradiante et indolore.
La biopsie
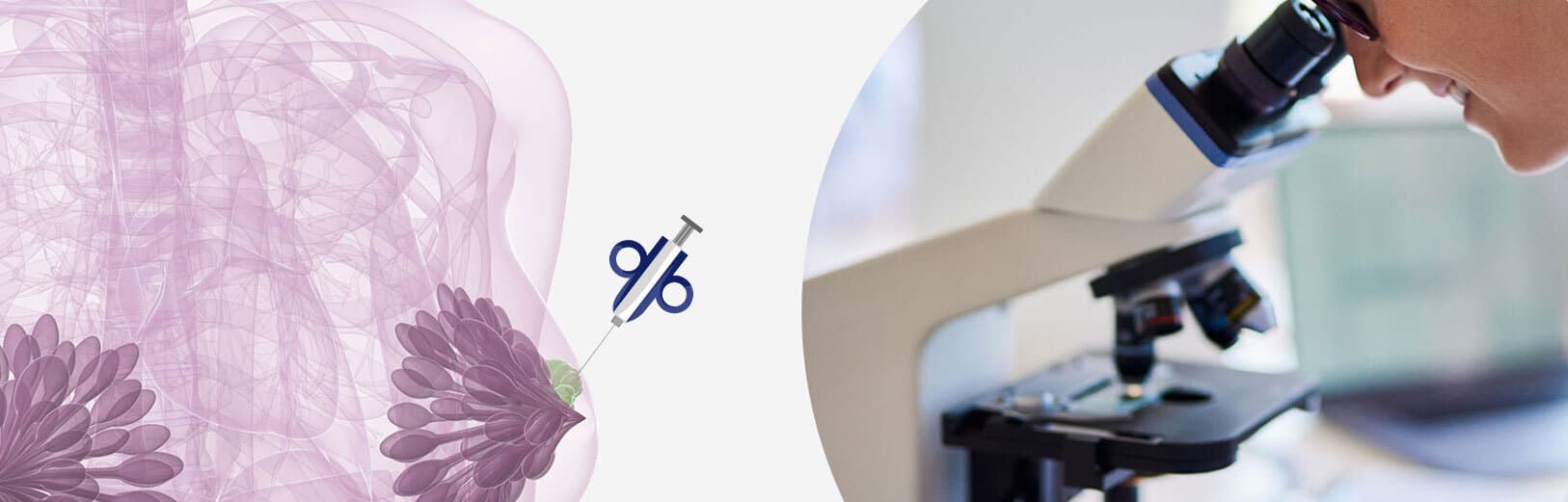
Une biopsie est un prélèvement de la zone suspecte à l’aide d’une aiguille, sous anesthésie locale. Elle est le plus souvent réalisée par un radiologue.
Seule la biopsie et l’analyse au microscope de la zone suspecte permettent de confirmer ou d’infirmer le diagnostic d’une lésion suspecte. En cas de cancer, l’examen anatomopathologique au microscope permet de préciser le type de la tumeur et ses caractéristiques.
La microbiopsie est réalisée à l’aide d’une aiguille fine sous anesthésie locale. Elle permet de prélever un fragment de la lésion.
La macrobiopsie utilise une aiguille un peu plus volumineuse et permet d’effectuer des prélèvements plus importants et plus nombreux. Elle est le plus souvent réalisée sur des foyers de microcalcifications.

La biopsie est guidée soit par échographie; on parle alors de biopsie échoguidée, soit par mammographie ; on parle alors de biopsie stéréotaxique. Plus rarement, elle peut être guidée par IRM.
La cytoponction est plutôt réservée aux ganglions, elle est réalisée avec une simple aiguille et on prélève quelques cellules.
Dans certains cas, un clip sera placé dans la zone biopsiée. Il servira de repère pour la suite de la prise en charge.
L’examen anatomopathologique
L’examen anatomopathologique au microscope des tissus prélevés est fondamental.
Il confirme le diagnostic de cancer du sein et précise les caractéristiques de la tumeur. Il établit une véritable « carte d’identité » du cancer, primordiale pour les choix thérapeutiques.
Ce que voit l’anatomopathologiste

1. Analyse macroscopique de la tumeur (pendant l’intervention)
- Taille de la tumeur
- Mesure des marges d’exérèse
2. Analyse définitive de la tumeur (en microscopie, après l’intervention)
- Confirmation de la taille
- Confirmation des marges d’exérèse
- Analyse des caractéristiques de la tumeur, primordiale pour le traitement et le pronostic
La génomique tumorale
Les caractéristiques génétiques d’une tumeur peuvent être étudiées par la génomique tumorale. Il s’agit d’une science récente qui aide à établir le meilleur traitement à proposer.
La génomique tumorale permet d’étudier l’activité de certains gènes des tissus de la tumeur afin d’extraire des informations personnalisées. Ces dernières permettent d’adapter le traitement à chaque situation.
Les tests génétiques peuvent notamment être pratiqués sur une tumeur pour évaluer la nécessité de recourir à une chimiothérapie. Il existe de nombreux types de tests, dont les résultats sont disponibles 8 à 15 jours plus tard. Lorsque le test génétique indique un « score de risque de récidive » bas, la chimiothérapie peut être évitée. À l’inverse, si le score est élevé, la chimiothérapie diminuera le risque de récidive et sera alors proposée.
Cancer in situ ou cancer infiltrant ?
Si la membrane basale n’est pas franchie par les cellules tumorales, le cancer est dit « in situ », on parle de carcinome in situ. Si les cellules se trouvent dans les canaux, il s’agit d’un carcinome canalaire in situ (CCIS), tandis que si le cancer a pris naissance dans les lobules, c’est un carcinome lobulaire in situ (CLIS). Les carcinome lobulaire in situ ne sont pas considérés comme des cancers, ils ne nécessitent souvent aucun traitement (mais une surveillance est nécessaire).
Dans la majorité des cas, les cellules tumorales ont franchi la membrane basale. On parle alors de cancer invasif (synonyme : infiltrant). Environ 85 % des cancers infiltrants sont des cancers canalaires, 10 à 15 % sont des cancers lobulaires. Les autres cas correspondent à des formes rares de cancer du sein.

L’analyse des marges de la tumeur
Après l’intervention, la zone enlevée est analysée par le pathologiste. Il s’assure que l’exérèse est complète avec une marge de sécurité. Dans le cas contraire, il peut être nécessaire d’intervenir de nouveau.
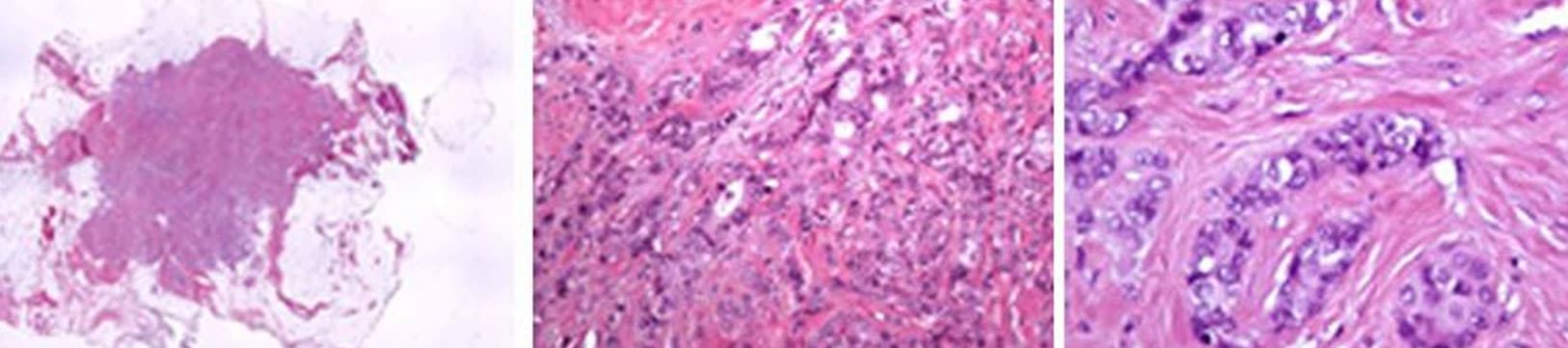
L’analyse des cellules tumorales
Selon la ressemblance des cellules tumorales avec des cellules normales du sein, le médecin anatomopathologiste définit s’il s’agit d’un cancer différencié ou indifférencié. Plus une cellule cancéreuse ressemble à une cellule normale, plus elle est différenciée (ses caractéristiques sont proches de celles de la cellule normale du sein), moins elle est agressive.
En fonction de ce critère et d’autres observations, le pathologiste définit le grade du cancer (appelé grade « histopronostique d’Elston-Ellis »).
- Grade I : la tumeur est peu agressive.
- Grade II : la tumeur est intermédiaire. C’est le cas le plus fréquent.
- Grade III : la tumeur est agressive.
La détermination des marqueurs biologiques
L’anatomopathologiste analyse ensuite les marqueurs biologiques (biomarqueurs), à la surface des cellules cancéreuses. Ces caractéristiques biologiques permettent de préciser le type de cancer et de déterminer le traitement le plus adapté à la patiente.
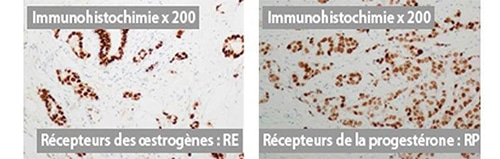
- La détermination des récepteurs hormonaux. Si la cellule cancéreuse a des récepteurs hormonaux aux œstrogènes et/ou à la progestérone, la tumeur est dite hormonosensible. Un traitement approprié (hormonothérapie) sera alors proposé.
La détermination du statut HER2. Cette protéine intervient dans la prolifération cellulaire. En cas de surexpression de HER2 (trop grande quantité de cette protéine sur les cellules cancéreuses), un traitement postopératoire par anti-HER2 est possible (par exemple trastuzumab, dont le nom commercial est Herceptin®, pertuzumab, …). On parle de « thérapie ciblée », car ce médicament agit sélectivement sur les cellules cancéreuses porteuses du récepteur.
La mesure de l’index de la protéine Ki-67. Cette protéine est un marqueur de prolifération cellulaire. Comme pour les autres biomarqueurs, son étude permet de caractériser la cellule, et peut aider au choix de la meilleure stratégie thérapeutique.
Le diagnostic final
Le compte-rendu d’anatomopathologie donne les caractéristiques de la tumeur :
- La taille de la tumeur
- La marge de sécurité (mesure de la zone de tissu normal autour de la tumeur)
- Le type de cancer (canalaire, lobulaire, autre)
- Son caractère invasif ou in situ
- Le grade du cancer, ou grade histopronostique d’Elston-Ellis ;
- La présence ou l’absence de récepteurs hormonaux, avec le pourcentage de cellules qui présentent des récepteurs hormonaux
- Le statut HER2 (surexpression ou pas)
- L’index Ki-67 pour préciser la vitesse de division des cellules cancéreuses
- Et de nombreux autres paramètres…
Les conclusions de l’examen anatomopathologique constituent « la carte d’identité » du cancer. Elles sont fondamentales pour définir le choix des traitements.
Quels sont les différents stades d’un cancer du sein ?
Afin d’apprécier la progression d’un cancer du sein, trois éléments distincts sont à considérer : les dimensions et l’infiltration de la tumeur, l’atteinte des ganglions lymphatiques, ainsi que l’éventuelle existence de métastases :
Stade 0 : Cancer in situ, c’est-à-dire que la tumeur est localisée au niveau du canal où elle a pris naissance. Elle est non infiltrante, elle n’a pas dépassé la membrane basale.
Stade I : la tumeur mesure 2 cm ou moins, sans atteinte ganglionnaire ni métastases à distance.
Stade II : la tumeur mesure 5 cm ou moins et envahit de 1 à 3 ganglions axillaires ou atteint des ganglions sentinelles mammaires internes, sans métastases OU la tumeur :mesure plus de 2 cm, sans atteinte ganglionnaire ni métastases.
Stade III : la tumeur a envahi les ganglions lymphatiques ou les tissus voisins.
Stade IV : cancer métastatique.




Les questions que vous vous posez
Yveline
Publié le 28/09/22
Je viens d'apprendre, suite à une mammographie, que j'avais un foyer de calcifications classées ACR2. Je dois passer un IRM mammaire, Je suis très angoissée. Cela signifie-t-il forcément un cancer ? Des millions de questions tournent sans fin dans ma tête, Merci de votre aide
Institut du Sein Paris
Publié le 13/01/23
Cela depends beaucoup de l'aspect de microcalcifications. Au vu du classement ACR2 il est très peu probable qu'il s'agisse d'un cancer. L'IRM permetra d'affiner le diagnostic. En cas de doute un controle ou des biopsies peuvent vous etre proposés
Mariette
Publié le 13/09/22
Bonjour j’ai 34ans j’ai fait une mammographie plus échographie, on ma trouver deux microcalcifications classée acr2 d’après le radiologue c bénin, est ce que je dois refaire l’examen au bout de quelque moi ?
Institut du Sein Paris
Publié le 12/01/23
Cela depends beaucoup de l'aspect de microcalcifications et des eventuels examens que vous auriez pu faire avant. C'est le radiologue qui décidera de la surveillance la plus appropriée
Marilyne
Publié le 18/05/22
Après une mammographie, image suspecte, je voudrai completer le diagnostic chez vous et faire un examen anatomopathologique, est-il possible ?
Institut du Sein Paris
Publié le 19/05/22
Bonjour, nous vous remercions pour votre message. Nous collaborons avec plusieurs radiologues qui peuvent tout à fait vous recevoir pour une biopsie.
Manuela CASTEX
Publié le 23/04/22
Quelle est la signification de acr2 ? acr2 c’est cancer ou pas ?
Institut du Sein Paris
Publié le 24/04/22
Bonjour, nous vous remercions pour votre message. La classification ACR 2 signifie l'absence d'une image suspecte.
Laissez votre commentaire