Диагностика рака молочной железы
Рак молочной железы является наиболее распространенным раком у женщин. Его подозревают в случае модификации груди или по снимку, обнаруженному во время скрининга. Хотя многие аномалии молочной железы являются доброкачественными, любые недавние аномалии следует направить к специалисту по груди, который назначит рентгенографию и, при необходимости, биопсию..
ЗАПИСАТЬСЯ НА ПРИЕМ
Клиническое обследование
Клиническое обследование молочной железы является ключевой частью скрининга рака молочной железы.
При отсутствии установленного рака рекомендуется проводить клиническое обследование молочных желез и подмышек (пальпацию) ежегодно, начиная с 25 лет. Это может сделать ваш гинеколог, ваш врач, ваша акушерка или любой другой медицинский работник, обученный этой процедуре.
Его необходимо проводить всегда, если вы заметили изменение в одной из ваших молочных желез: пальпация уплотнения, изменение формы или объема, появление покраснения, деформация, складки, сморщивание кожи. Вы также должны проконсультироваться, если ваш сосок изменился, увеличился больше, чем обычно, или у вас есть выделения.
Маммография и УЗИ
Маммография
Маммография это рентген молочных желез. Это контрольное обследование для скрининга рака молочной железы, которое позволяет выявить небольшие непальпируемые опухоли на ранней стадии.
Изображения интерпретируются радиологами, которые ищут подозрительные аномалии (узелки, микрокальцинаты и т. д.). Не забудьте принести свои старые изображения, чтобы рентгенолог мог сравнить их с новыми и выявить любые изменения.
Маммография классифицируется по 6 категориям ACR (классификация BI-RADS Американского колледжа радиологии):
- ACR 0: необходимы дополнительные исследования
- ACR 1: нормальная маммограмма
- ACR 2: типично доброкачественное изображение, не требующее ни наблюдения, ни дополнительного обследования.
- ACR 3: вероятно доброкачественное изображение. Рекомендуется краткосрочный мониторинг (от 4 до 6 месяцев).
- ACR 4: подозрительное изображение: необходима биопсия
- ACR 5: крайне подозрительное изображение: необходима биопсия
- ACR 6: рак подтвержден биопсией
УЗИ
Применение УЗИ позволит либо более тонко проанализировать аномалии, выявляемые при маммографии, либо улучшить анализ плотных молочных желез (чаще всего у молодых женщин) и проводить прицельные биопсии в случае подозрительного поражения.
Ультразвку также позволяет исследовать подмышечные области, выявить любые подозрительные лимфатические узлы и провести их биопсию.
Маммография и УЗИ позволяют выявить подозрительные образования, но не подтверждают диагноз рака молочной железы. Биопсия необходима для подтверждения диагноза. Выполняется рентгенологом под местной анестезией.
МРТ является дополнительным исследованием.
МРТне заменяет маммографию или УЗИ. Оно не является систематическим обследованием ни для скрининга, ни для диагностики рака молочной железы.
Это дополнительное обследование, которое иногда назначает врач:
- В рамках скрининга у некоторых пациентов с высоким риском развития рака (генетическая мутация).
- При подозрении на онкологию помочь в постановке диагноза, когда стандартная визуализация не позволяет сделать вывод с уверенностью.
- В случае подтвержденного рака лучше уточнить степень поражения.
- Во время лечения, особенно в случае предоперационной химиотерапии.
Женщинам в пременопаузе МРТ в идеале следует проводить между 8-м и 12-м днем цикла.
Женщинам в постменопаузе, получающим заместительную гормональную терапию, рекомендуется прекратить это лечение за 6–8 недель до обследования.
МРТ безобидная и безболезненная.
Биопсия
Биопсия – это удаление подозрительного участка с помощью иглы под местной анестезией. Чаще всего это делает радиолог.
Только биопсия и микроскопический анализ подозрительного участка могут подтвердить или исключить диагноз подозрительного очага. В случае рака анатомопатологическое исследование под микроскопом позволяет уточнить вид опухоли и ее характеристики.
Микробиопсия проводится тонкой иглой под местной анестезией. Он позволяет взять фрагмент поражения.
При макробиопсии используется игла немного большего размера, что позволяет брать более крупные и многочисленные образцы. Чаще всего выполняется на очагах микрокальцинатов.

Биопсия проводится под контролем УЗИ; это называется биопсией под ультразвуковым контролем или маммографией; это называется стереотаксической биопсией. Реже его можно контролировать с помощью МРТ.
Цитопунктура скорее предназначена для лимфатических узлов, ее проводят простой иглой и удаляют несколько клеток.
В некоторых случаях клипса помещается в область биопсии. Это послужит ориентиром для дальнейшего лечения.
Патологоанатомическое исследование
Основополагающим является патологоанатомическое исследование под микроскопом удаленных тканей.
Он подтверждает диагноз рака молочной железы и уточняет характеристики опухоли. Он устанавливает настоящую «карту удостоверения личности» для рака, необходимую для терапевтического выбора.
Что видит патологоанатом

1. Макроскопический анализ опухоли (во время вмешательства)
- Размер опухоли
- Измерение предела безопасности иссечения
2. Окончательный анализ опухоли (при микроскопии, после вмешательства)
- Подтверждение размера
- Подтверждение предела безопасности иссечения
- Анализ характеристик опухоли, необходимых для лечения и прогноза
Геномика опухоли
Генетические характеристики опухоли можно изучить с помощью геномики опухоли. Это новейшая наука, которая помогает установить наилучшее лечение.
Геномика опухолей позволяет изучать активность определенных генов в опухолевых тканях с целью извлечения персонализированной информации. Это позволяет адаптировать лечение к каждой ситуации.
В частности, генетические тесты могут быть выполнены на опухоли, чтобы оценить потребность в химиотерапии. Существует множество видов тестов, результаты которых доступны через 8-15 дней. Когда генетический тест показывает низкий «показатель риска рецидива», химиотерапии можно избежать. И наоборот, если оценка высокая, химиотерапия снизит риск рецидива и будет предложена.
Рак in situ или инфильтрирующий рак?
Если базальная мембрана не пересекается опухолевыми клетками, говорят, что рак находится «на месте» », мы говорим о карциноме на месте. Если клетки находятся в протоках, это протоковая карцинома in situ (DCIS) ), а если рак возник в дольках, этодольковая карцинома in situ (LCIS). Дольковая карцинома in situ не считается раком, часто не требует лечения (но необходим мониторинг).
В большинстве случаев опухолевые клетки пересекают базальную мембрану. Это называется инвазивным раком (синоним: инфильтрирующий). Около 85% инфильтрирующих видов рака приходится на протоковый рак, от 10 до 15% — на лобулярный рак. Остальные случаи соответствуют редким формам рака молочной железы.

Анализ границ опухоли
После процедуры удаленный участок анализируется патологоанатомом. Он гарантирует, что иссечение будет полным с запасом прочности. В противном случае может потребоваться повторное вмешательство.
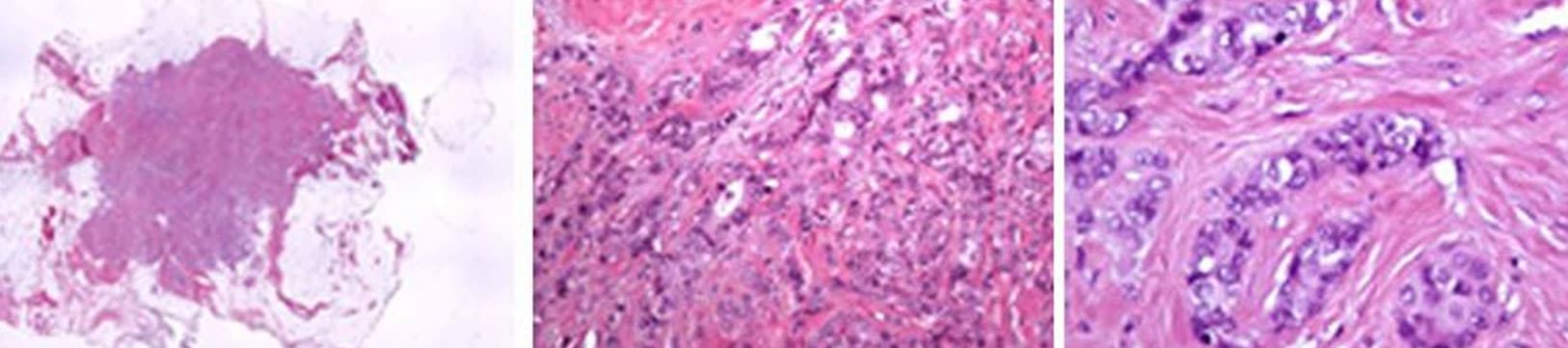
Анализ опухолевых клеток
По сходству опухолевых клеток с нормальными клетками молочной железы патологоанатом определяет, является ли это дифференцированным или недифференцированным раком. Чем больше раковая клетка похожа на нормальную клетку, чем более она дифференцирована (ее характеристики близки к характеристикам нормальной клетки молочной железы), тем она менее агрессивна.
На основании этого критерия и других наблюдений патологоанатом определяет степень рака (так называемая «гистопрогностическая степень Элстона-Эллиса»).
- I степень: опухоль не очень агрессивна.
- II степень: опухоль промежуточная. Это самый частый случай.
- III степень: опухоль агрессивна.
Определение биологических маркеров
Затем патологоанатом анализирует биологические маркеры (биомаркеры) на поверхности раковых клеток. Эти биологические характеристики позволяют уточнить тип рака и определить наиболее подходящее лечение для пациента.
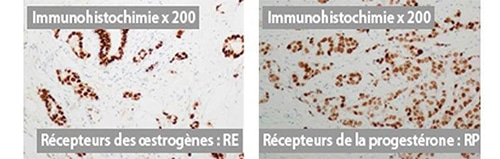
- Определение рецепторов гормонов. Если раковая клетка имеет гормональные рецепторы для эстрогена и/или прогестерона, говорят, что опухольчувствительна к гормонам.Затем будет предложено соответствующее лечение (гормональная терапия).
Определение статуса HER2. Этот белок участвует в пролиферации клеток. В случае гиперэкспрессии HER2 (слишком много этого белка на раковых клетках) возможно послеоперационное лечение анти-HER2 (например, трастузумаб, торговое название которого Герцептин®, пертузумаб и др.). Это называется «таргетной терапией» », потому что этот препарат действует избирательно на раковые клетки, несущие рецептор.
Измерение белкового индекса Ki-67.. Этот белок является маркером клеточной пролиферации. Что касается других биомаркеров, то их изучение позволяет охарактеризовать клетку и может помочь в выборе наилучшей терапевтической стратегии.
Окончательный диагноз
Патологоанатомический отчет дает характеристики опухоли:
- Размер опухоли
- Предел безопасности (измерение площади нормальной ткани вокруг опухоли)
- Тип рака (протоковый, дольковый, другой)
- Его инвазивный или in situ характер
- Степень рака ил
- Наличие или отсутствие рецепторов гормонов с процентом клеток, которые представляют рецепторы гормонов.
- Статус HER2 (сверхэкспрессия или нет)
- Индекс Ki-67 для определения скорости деления раковых клеток.
- И многие другие настройки…
Заключения патологоанатомического исследования составляют «удостоверение личности» рака. Они имеют основополагающее значение для выбора лечения.



Laissez votre commentaire